دیسپلازی دهانه رحم
بسیاری از زنان با شنیدن کلمات “دیسپلازی دهانه رحم” از زبان پزشک دچار اضطراب می شوند.
خوشبختانه روش های موثر زیادی برای درمان این بیماری وجود دارد، بنابراین اگر به دیسپلازی دهانه رحم مبتلا هستید، بهترین سلاح برای پیروزی دانش است.
این وضعیت خطرناک پیش سرطانی (در سی درصد موارد به انکولوژی تبدیل می شود) با تغییر لایه های اپیتلیوم در سطح سلولی و رشد نامنظم سلول ها، آسیب دیدگی بافت ها و غشاهای مخاطی اندام تناسلی زنان مشخص می شود.
این تغییرات گاهی شامل آسیب های سطحی و گاهی نیز آسیب های عمیق تر است.
دیسپلازی دهانه رحم چیست
این وضعیت پیش سرطانی نوعی آسیب در ساختار سلولی لایه سطحی بافت دهانه رحم ایجاد کرده و لازم به ذکر است که این تغییر به معنای فرسایش بافت ها نیست و به عنوان یک بیماری مستقل عمل می کند.
دیسپلازی تغییر در سطح سلولی بافت ها و فرسایش آسیب مکانیکی بافت ها است که باعث جابجایی مرزهای اپیتلیوم استوانه ای می شود.
هرچند موارد پیشرفته فرسایش با ایجاد تومورهای سرطانی بدخیم به عامل ابتلا به دیسپلازی تبدیل خواهند شد.
درمان به موقع از رشد سلول های سرطانی جلوگیری کرده و در بهبودی کامل نقش دارد.
انواع دیسپلازی دهانه رحم
قسمت تحتانی، باریک و استوانه ای رحم که قسمتی از آن در حفره شکمی و بخشی دیگر داخل واژن قرار گرفته است دهانه رحم نام دارد.
دهانه رحم در طول معاینه زنان با کمک آینه معاینه می شود.
یک کانال باریک (سرویکس) به طول 1 تا 1.5 سانتی متر از دهانه رحم گذشته و یک انتهای آن (فارنکس خارجی) به داخل واژن و انتهای دیگر (فارنکس داخلی) به داخل حفره رحم باز می شود.
کانال دهانه رحم از داخل با لایه ای از سلول های استوانه ای اپیتلیال که به رنگ قرمز روشن هستند پوشیده شده و دارای غددی است که مخاط تولید می کنند. مخاط تولید شده از ورود میکرو فلورا از واژن به داخل رحم جلوگیری خواهد کرد.
سلول های اپیتلیال استوانه ای کانال دهانه رحم در ناحیه فارنکس خارجی از یک بافت پوششی مسطح و چند لایه که در آن غده ای وجود ندارد گذشته و دیواره های واژن و دهانه رحم را می پوشانند.
بیشتر بخوانید : تخریب لایه پوششی رحم یا ابلیشن آندومتر
اپیتلیوم مسطح به رنگ صورتی کمرنگ است و ساختاری چند لایه دارد که شامل موارد زیر است:
- لایه پارابازال پایین ترین و عمیق ترین لایه اپیتلیوم است که از سلول های بازال و پارابازال تشکیل می شود. لایه بازال اپیتلیوم سنگفرشی با بافت های زیرین (عضلات، عروق، انتهای اعصاب) هم مرز و حاوی سلول های جوانی است که قادر به تقسیم شدن و تولید مثل هستند.
- لایه میانی
- لایه کاربردی (سطحی)
معمولا سلول های لایه بازال یک هسته بزرگ گرد دارند و به تدریج بالغ شده و به لایه های میانی و سطحی حرکت می کنند.
سپس سلول ها پس از رسیدن به لایه سطحی صاف شده و اندازه هسته کاهش می یابد و بسیار کوچک و مسطح می شود.
دیسپلازی دهانه رحم با اختلال در ساختار سلول ها و لایه های اپیتلیوم سنگفرشی مشخص می شود.
سلول های اپیتلیال تغییر یافته به طور غیرطبیعی بزرگ و بی شکل شده و هسته ها از لایه اپیتلیوم جدا می شوند.
این آسیب لایه های مختلف سلول های اپیتلیال سنگفرشی را تحت تاثیر قرار می دهد.
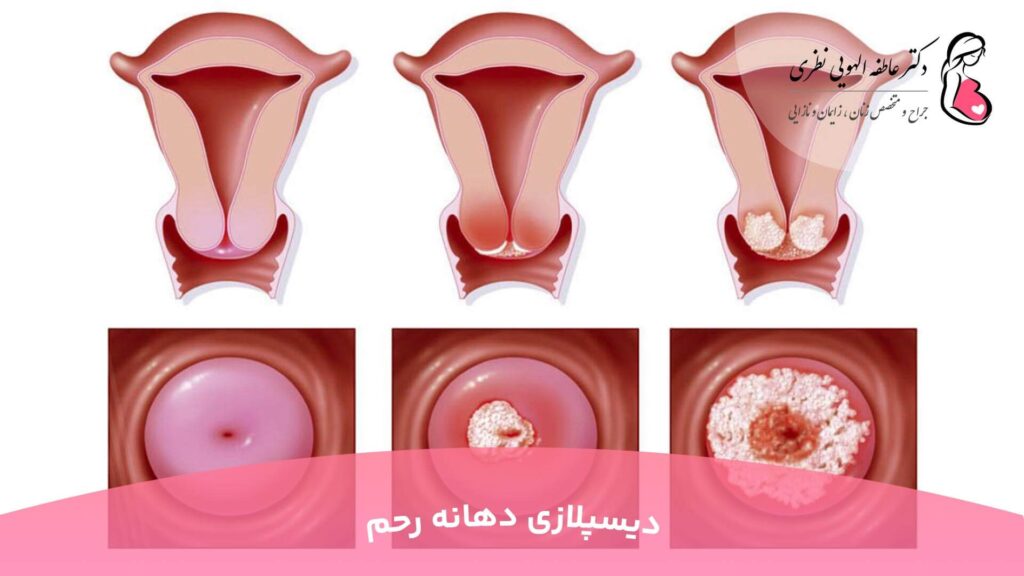
بسته به نوع فرآیند پاتولوژیک، 3 درجه دیسپلازی دهانه رحم وجود دارد.
هر چه لایه های اپیتلیوم بیشتر تحت تأثیر قرار بگیرند، درجه دیسپلازی دهانه رحم شدیدتر می شود.
حقایقی که لازم است درباره دیسپلازی دهانه رحم بدانید
- دیسپلازی دهانه رحم تغییرات پیش سرطانی سلول های تشکیل دهنده پوشش دهانه رحم است.
- این تغییرات با تجزیه و تحلیل میکروسکوپی نمونه های گرفته شده از دهانه رحم در طول معاینه لگن (مانند آزمایش پاپ اسمیر) تشخیص داده می شود.
- ضایعات داخل اپیتلیال سنگفرشی اصطلاحی است که برای اشاره به دیسپلازی دهانه رحم که با توجه به نتایج تست پاپ اسمیر تشخیص داده شده است استفاده می شود.
- سنگفرشی به نوع سلول های دهانه رحم و داخل اپیتلیال که در بافت پوششی دهانه رحم وجود دارند اشاره می کند.
- اگر دیسپلازی دهانه رحم به جای تست پاپ اسمیر در بیوپسی بافت دیده شود، به آن نئوپلازی داخل اپیتلیال گردن رحم می گویند.
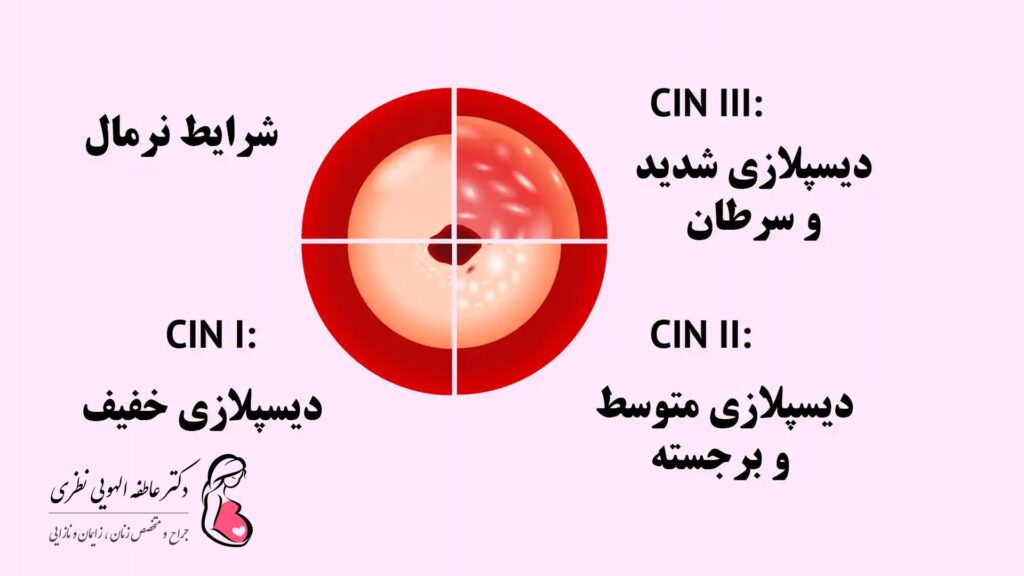
درجات دیسپلازی دهانه رحم
درجات این بیماری بر اساس طبقه بندی بین المللی به صورت زیر است:
- خفیف (CIN I، دیسپلازی درجه 1) : تغییر در ساختار سلول ها کم بوده و تنها یک سوم تحتانی اپیتلیوم سنگفرشی تحت تأثیر قرار می گیرد.
- متوسط (CIN II، دیسپلازی درجه 2) : تغییر در ساختار سلول ها در یک سوم پایین و میانی اپیتلیوم سنگفرشی مشاهده می شود.
- سرطان شدید یا غیر تهاجمی (CIN III، دیسپلازی درجه 3) : تغییرات پاتولوژیک در سراسر سلول های اپیتلیال رخ می دهد، اما مانند سرطان مهاجم دهانه رحم به عروق، عضلات و انتهای اعصاب گسترش نمی یابد.
علت ابتلا به دیسپلازی دهانه رحم
تا به امروز دلایل زیادی برای ابتلا به دیسپلازی دهانه رحم شناخته شده است که به طور مشروط به دو گروه تقسیم می شوند:
- عفونت با ویروس پاپیلومای انسانی (اچ پی وی) از نوع انکوژنیک که 90 تا 95 درصد در ابتلا به دیسپلازی دهانه رحم نقش دارد.
- علل دیگری که تحت شرایط خاص به نقطه شروعی برای پیشرفت بیماری تبدیل می شوند.
التهاب طولانی مدت اندام های تناسلی زنان، اختلالات هورمونی ناشی از بارداری، یائسگی و یا مصرف طولانی مدت داروهای ضد بارداری هورمونی در 5 تا 10 درصد موارد منجر به دیسپلازی دهانه رحم می شوند.
کاهش ایمنی در نتیجه استرس، بیماری مزمن، مصرف بیش از حد مواد مخدر، سیگار کشیدن و سوء مصرف الکل دیگر عوامل خطر ابتلا به این بیماری هستند.
شروع زودهنگام فعالیت جنسی، زیاد بودن تعداد شرکای جنسی، سقط جنین و حتی زایمان های متعدد نیز در ابتلا به دیسپلازی دهانه رحم نقش دارند.
همچنین نمی توان وراثت را نادیده گرفت، بنابراین اگر یکی از بستگان خونی به بیماری های انکولوژیک ناحیه تناسلی مبتلا باشد، احتمال ابتلا به دیسپلازی دهانه رحم افزایش می یابد.
بیشتر بخوانید : پولیپ دهانه رحم در بارداری
علائم دیسپلازی دهانه رحم
دیسپلازی دهانه رحم معمولا همانند عفونت های اچ پی وی و مراحل اولیه سرطان دهانه رحم علائمی ندارد.
به همین دلیل لازم است که معاینه لگن و تست پاپ اسمیر را طبق طبق دستور پزشک انجام دهید.
اگر نتایج پاپ اسمیر یا معاینه لگن غیرطبیعی باشد، پزشک آزمایشات بیشتری تجویز کرده یا شما را به یک متخصص ارجاع می دهد.
بسته به سابقه شخصی بیمار، معمولا اقدامات زیر انجام می شود:
- تکرار پاپ اسمیر : بسته به شرایط بیمار، بین یک تا سه سال پس از آزمایش اولیه مجددا آزمایش گرفته می شود.
- تست اچ پی وی : این آزمایش بر روی نمونه گرفته شده برای پاپ اسمیر انجام شده و عفونت هایی با سویه پرخطر اچ پی را مشخص می کند.
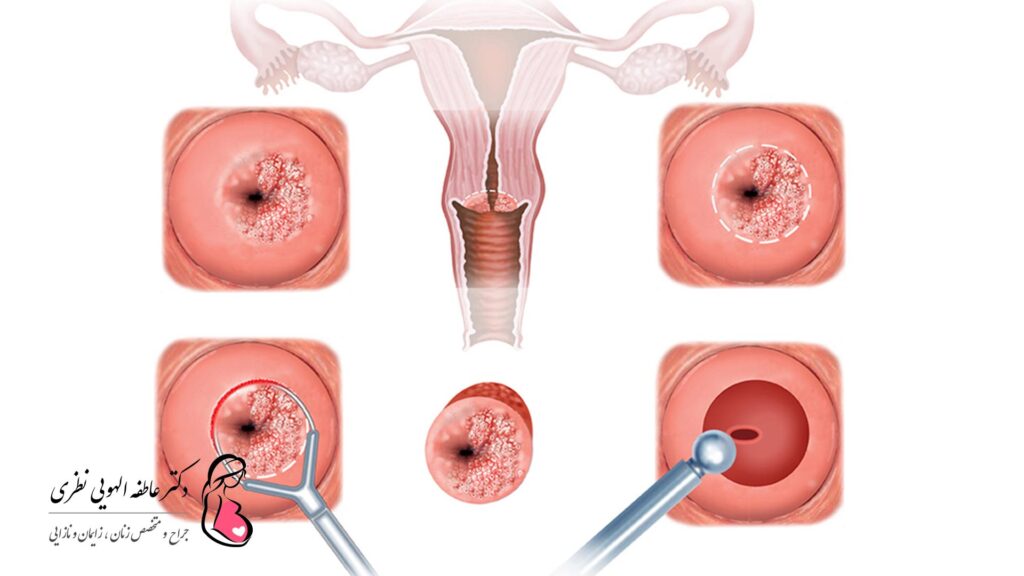
- کولپوسکوپی و بیوپسی : در کولپوسکوپی از یک دستگاه برای بررسی دقیق دهانه رحم استفاده می شود. پزشک در صورت مشاهده موارد مشکوک احتمالا بیوپسی انجام می دهد (نمونه گیری از بافت برای آزمایش).
- نمونه گیری اندوسرویکال : در این آزمایش تکمیلی با استفاده از یک برس یا کورت کوچک سلول های اندوسرویکس برداشته شده و از نظر دیسپلازی دهانه رحم مورد بررسی قرار می گیرند.
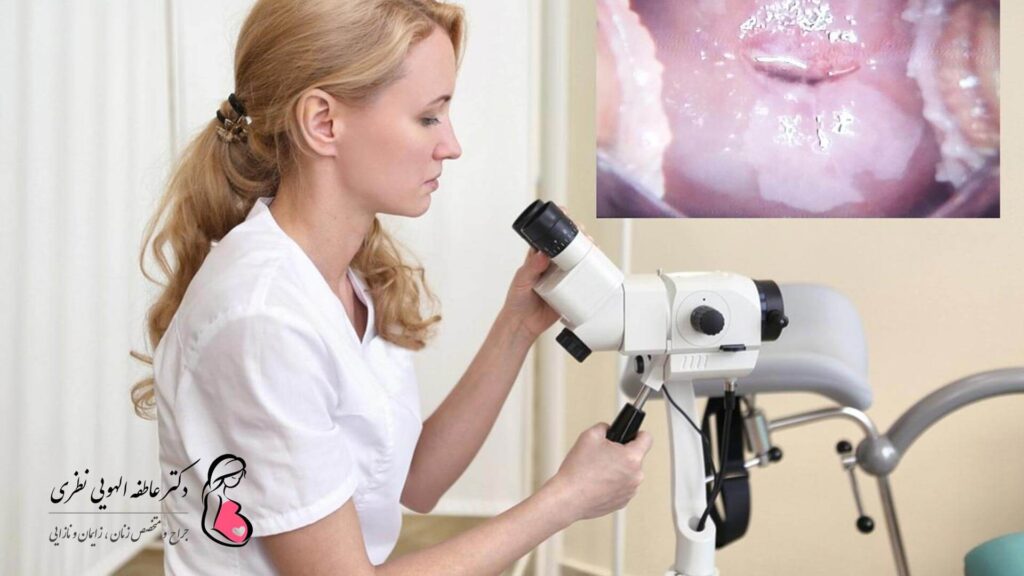
روش های تشخیص دیسپلازی دهانه رحم
- بررسی با کمک آینه (به شما امکان می دهد تغییرات قابل مشاهده در رنگ غشاهای مخاطی، رشد اپیتلیوم، نقاط پاتولوژیک و فارنکس خارجی را تشخیص دهید).
- کولپوسکوپی یا معاینه دهانه رحم با کمک کولپوسکوپ (دستگاهی که تصویر را بیش از 10 برابر بزرگ می کند). همچنین می توان قبل از معاینه دهانه رحم از محلول لوگول یا اسید استیک استفاده کرد (واضح شدن نقص های پنهان غشای مخاطی).
- بیوپسی هدف
- بررسی قطعه ای از بافت در ناحیه مشکوک به دیسپلازی. مطمئن ترین روش برای تشخیص بیماری.
- سیتولوژی پاپانیکولائو برای بررسی مخاط رحم در زیر میکروسکوپ.
- روش PCR به تشخیص انواع انکوژنیک اچ پی وی و غلظت ویروس پاپیلوما کمک می کند.
درمان دیسپلازی دهانه رحم
اکثر زنان مبتلا به دیسپلازی خفیف بدون هیچ درمانی بهبود می یابند.
- کرایوسرجری (انجماد) : در این روش درمانی از نیتروژن مایع برای از بین بردن سلول های پیش سرطانی در دهانه رحم استفاده می شود.
- الکتروکوتریزاسیون : از جریان الکتریکی برای برداشتن بافت های غیر طبیعی یا به حداقل رساندن خونریزی در دهانه رحم استفاده می شود.
- جراحی لیزر اکسید کربن : از یک پرتو کوچک نور برای از بین بردن سلول های غیر طبیعی با کمترین میزان ناراحتی برای بیمار استفاده می شود.
- تکنیک برش حلقه ای بزرگ از ناحیه تغییر سلولی : در این روش از حلقه ای که انرژی الکتریکی از آن عبور می کند برای خارج کردن قسمت غیر طبیعی دهانه رحم استفاده می شود.
- بیوپسی مخروطی : در این روش یک قطعه مخروطی یا استوانه ای شکل از دهانه رحم برداشته می شود.
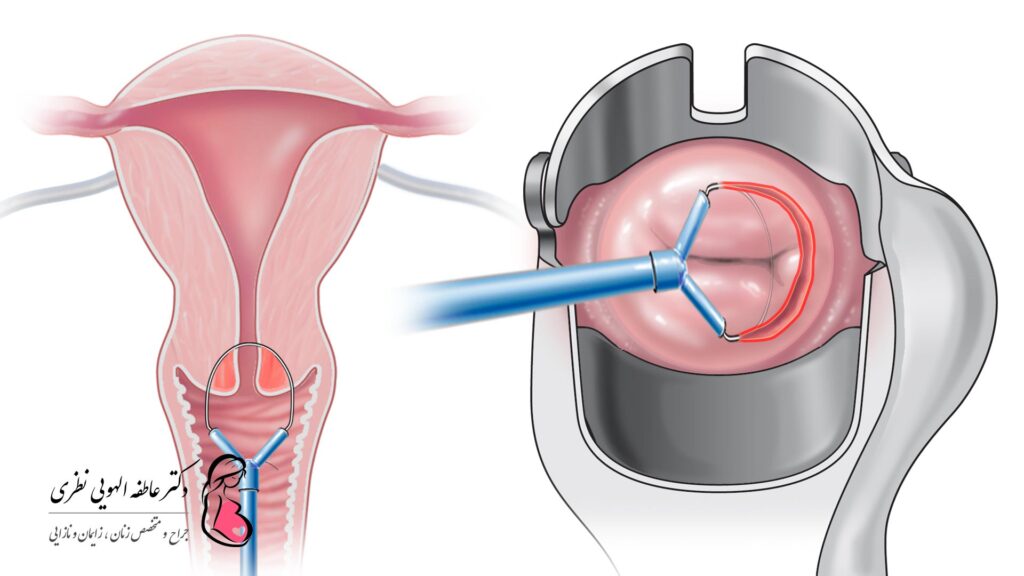
پیشگیری از ابتلا به دیسپلازی دهانه رحم
خطر ابتلا به دیسپلازی دهانه رحم با رعایت نکات زیر کاهش می یابد:
- اجتناب از رفتارهای جنسی پرخطر مرتبط با عفونت های اچ پی وی.
- ترک سیگار
- دریافت واکسن های اچ پی وی، گارداسیل و سرواریکس
- انجام اسکن لگن و آزمایش بیماری های مقاربتی در صورت باردار بودن برای جلوگیری از انتقال ویروس به نوزاد
- واکسینه شدن پسران و دختران تا سن 11 یا 12 سالگی قبل از شروع فعالیت جنسی
- واکسینه شدن افراد بین 13 تا 26 سال که واکسینه نشده اند.
برای تشخیص و درمان دیسپلازی دهانه رحم می توانید به کلینیک دکتر عاطفه نظری متخصص زنان و زایمان مراجعه کنید.




شما می توانید اولین دیدگاه این مطلب را از طریق فرم بالا ارسال کنید.