سقط جنین چیست؟ + علتها و اتفاقاتی که رخ میدهد

به از دست دادن جنین قبل از هفته ۲۴ بارداری سقط جنین می گویند. سقط جنین زود هنگام طی ۱۲ هفته اول رخ داده و سقط دیرهنگام بین هفته ۱۲ تا ۲۴ اتفاق می افتد.
در اکثر موارد هیچ علتی برای سقط وجود ندارد. از هر پنج بارداری یک مورد به سقط می انجامد.
چون اکثر سقط ها ثبت نمی شوند، این رقم ممکن است بیشتر هم باشد.
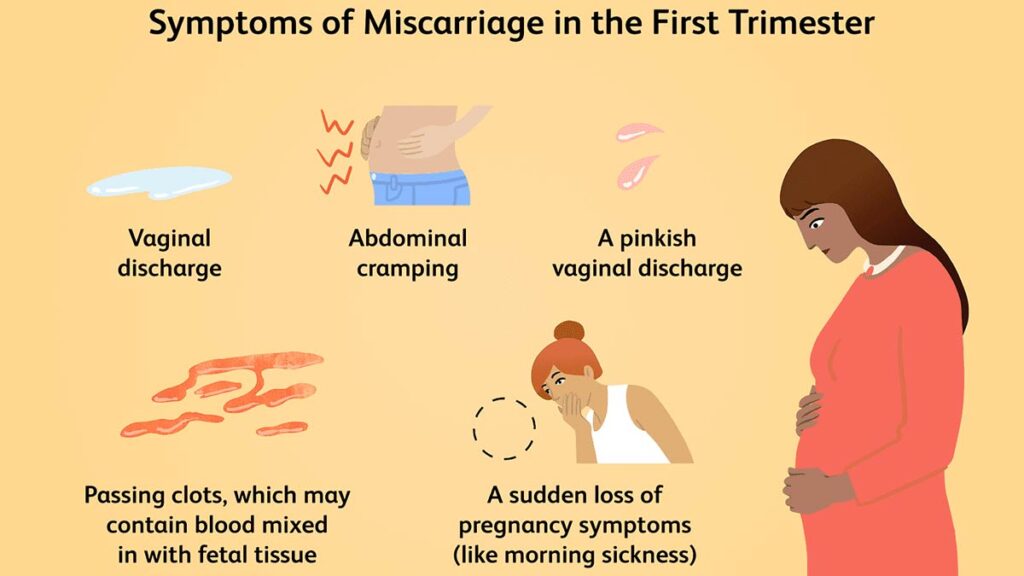
علائم سقط جنین
اصلی ترین علامت سقط خونریزی واژینال است که معمولاً با گرفتگی عضلات شکم و درد پایین شکم همراه می شود.
اگر خونریزی دارید با پزشک تماس بگیرید. اکثر پزشکان در این صورت فرد را به بیمارستان ارجاع می دهند.
در سه ماهه اول، خونریزی سبک تقریباً رایج است و لزوماً به معنای سقط نیست.
علل بروز سقط جنین
دلایل بسیاری برای سقط جنین وجود دارد اما در کل علت آن در اکثر موارد به آنچه مادر انجام داده ربطی ندارد.
تصور می شود اکثر سقط ها به علت وجود کروموزوم های غیر طبیعی در جنین اتفاق می افتند.
کروموزوم ها ساختارهایی هستند که رشد جنین را هدایت می کنند. اگر جنین کروموزوم زیادی یا کاهش کروموزوم داشته باشد به خوبی رشد نخواهد کرد.
در اکثر موارد، سقط قابل رفع بوده و فرد می تواند در بارداری های بعدی نوزاد سالم به دنیا بیاورد.

پیشگیری از سقط جنین
اکثر موارد سقط قابل پیشگیری نیستند اما اقداماتی جهت کاهش خطر سقط وجود دارد.
از مصرف سیگار، الکل و مواد مخدر حین بارداری اجتناب کنید. حفظ وزن مناسب قبل از بارداری و مصرف غذاهای سالم به کاهش خطر عفونت کمک می کند.
در زمان سقط جنین چه کنم؟
اگر علائم سقط دارید معمولاً به بیمارستان جهت انجام تست های لازم ارجاع داده می شوید.
در اکثر موارد، سونوگرافی احتمال سقط را مشخص می کند. وقتی سقط تایید شد، پزشک درباره گزینه های کنترل آن و پیشگیری توصیه هایی خواهد کرد.
اغلب، بافت و بقایای سقط به شکل طبیعی طی یک تا دو هفته دفع می شوند. گاهی اوقات داروها به دفع سریع تر کمک می کنند.
بعد از سقط جنین
سقط تجربه ای است که از نظر احساسی و فیزیکی روی فرد تاثیر می گذارد. احساس گناه، شوک و عصبانیت همواره وجود خواهد داشت که مراجعه به مشاور در بهتر شدن حال فرد بسیار مهم است.
با کاهش علائم و آمادگی روانی و فیزیکی می توانید دوباره برای بارداری اقدام کنید.
سقط چقدر رایج است؟
سقط بسیار رایج تر از آن چیزی است که افراد تصور می کنند. تقریباً از هر هشت بارداری یک مورد به سقط می انجامد.
بسیاری از سقط ها حتی قبل از اینکه فرد بداند باردار است اتفاق می افتند. سه سقط پشت سرهم یا بیشتر شایع نبوده و از هر ۱۰۰ زن یک مورد را درگیر می کند.
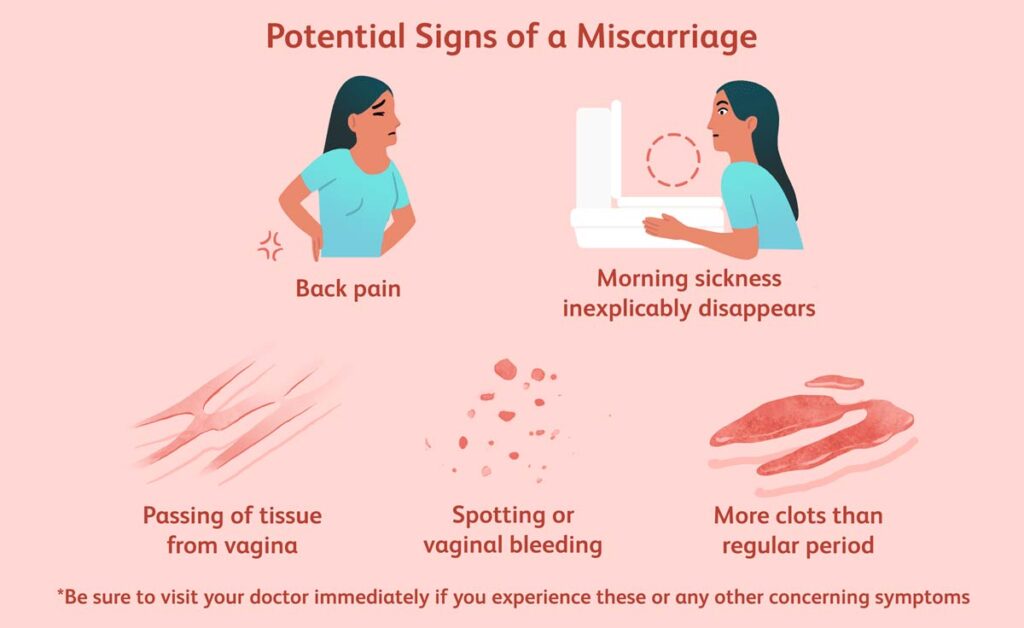
علائم رایج سقط جنین
شایع ترین علامت سقط جنین خونریزی واژن است. این خونریزی از لکه بینی سبک، تا ترشح قهوه ای، خونریزی سنگین، خون قرمز روشن یا لخته خون متغیر است.
خونریزی ممکن است تا چند روز قطع شده ولی دوباره ادامه پیدا کند. سایر علائم سقط عبارتند از:
- گرفتگی و درد پایین شکم
- ترشح مایع از واژن
- دفع بافت از واژن
- قطع علائم بارداری همچون احساس تهوع و حساسیت سینه ها
زمان مراجعه به اورژانس
گاهی اوقات بارداری در نقطه ای خارج از رحم رخ می دهد که به آن بارداری خارج از رحم می گویند.
این مشکل بسیار جدی بوده چون باعث خونریزی داخلی می شود. علائم بارداری خارج از رحم عبارتند از:
- درد شدید و مداوم شکم که معمولاً در یک طرف بیشتر است
- خونریزی و لکه بینی واژن بعد از شروع درد
- اسهال و استفراغ
- سرگیجه، ضعف، بی حالی و احتمالاً غش
علائم بارداری خارج از رحم معمولا بین هفته پنج و ۱۴ ظاهر می شوند.
بیشتر بخوانید : بارداری بعد از سقط جنین | چه مدت بعد از سقط می توان باردار شد؟
علل بروز سقط جنین
اگر سقط طی ۳ ماهه اول رخ دهد، علت معمولا مشکل در جنین است. از هر چهار سقط سه مورد در این بازه زمانی رخ می دهد.
علت سقط بعد از هفته ۱۲ بارداری، مشکل در وضعیت سلامت مادر است. علت سقط دیرهنگام ممکن است عفونت اطراف جنین باشد که منجر به پارگی کیسه آب قبل از شروع درد و خونریزی می شود.
سقط سه ماهه اول
سقط سه ماهه اول اغلب به دلیل مشکل کروموزومی جنین اتفاق می افتد. کروموزوم ها ساختارهای تشکیل دهنده DNA هستند که مجموعه ای از دستورالعمل های کنترل کننده عواملی همچون نحوه رشد سلول ها یا رنگ چشم را دارند.
گاهی اوقات اشتباهاتی رخ داده و جنین کروموزوم زیاد یا کم دریافت می کند. در نتیجه سقط رخ می دهد.
مشکل در جفت
اگر مشکلی در جفت وجود داشته باشد، احتمالا سقط جنین صورت بگیرد.
موارد افزایش دهنده خطر سقط جنین
سقط جنین زود هنگام ممکن است اتفاقی رخ دهد اما موارد بسیاری خطر بروز آن را افزایش می دهند.
مثلاً سن نقش مهمی در این زمینه دارد:
- در زنان زیر ۳۰ سال از هر ده بارداری یک مورد به سقط جنین منجر می شود
- در زنان بین ۳۵ تا ۳۹ سال از هر ده بارداری دو مورد به سقط می انجامد
- در زنان بالای ۴۵ سال از هر ده بارداری پنج مورد سقط می شود
همچنین در موارد زیر هم احتمال سقط وجود دارد یعنی:
- فرد اضافه وزن داشته باشد
- سیگار بکشد
- مواد مصرف کند
- کافئین زیاد مصرف کند
- الکل بنوشد
سقط در سه ماهه دوم
عواملی که منجر به سقط در سه ماهه دوم می شوند عبارتند از:
- دیابت (اگر درست کنترل نشود)
- فشار خون بسیار بالا
- لوپوس
- بیماری کلیه
- تیروئید پرکار
- تیروئید کم کار
- سندرم آنتی فسفولیپید
انواع عفونت ها مثل:
- روبلا (سرخک آلمانی)
- سیتومگالوویروس
- واژینوز باکتریایی
- HIV
- کلامیدیا
- سوزاک
- سفلیس
- مالاریا
مسمومیت غذایی هم سبب سقط جنین خواهد شد از جمله:
- لیستریوزیس که اغلب در لبنیات غیرپاستوریزه مثل پنیر آبی یافت می شود
- توکسوپلاسموز که با مصرف غذای خام و گوشت پخته نشده ایجاد می شود
- سالمونلا که اغلب با مصرف تخم مرغ خام یا نیمه پز فرد را مبتلا می کند
داروهایی که خطر سقط را افزایش می دهند عبارتند از:
- میزوپرستول که برای زخم معده است
- رتینوئید ها که برای اگزما و آکنه است
- متوترگزات که برای آرتریت روماتوئید است
- داروهای ضد التهابی غیر استروئیدی همچون ایبوپروفن
گاهی اوقات مشکلات ساختاری رحم و ناهنجاری ها سبب سقط می شوند از جمله:
- توده های غیر سرطانی در رحم به نام فیبروم
- رحم با شکل غیرطبیعی
در برخی موارد، دهانه رحم ضعیف تر از حد طبیعی است بنابراین زودتر از حد معمول باز می شود و در نهایت به سقط جنین ختم خواهد شد.
سندرم تخمدان پلی کیستیک بیماری ای است که در آن تخمدان ها بزرگتر از حد طبیعی هستند.
علت بروز آن تغییرات هورمونی در تخمدان ها است. سندرم تخمدان پلی کیستیک هم گاهی منجر به سقط می شود.
باورهای نادرست درباره سقط جنین
سقط جنین مرتبط با هیچ یک از موارد زیر نیست:
- حالات روحی فرد در بارداری مثل استرس و افسردگی
- ترس ناگهانی
- ورزش
- بلند کردن اجسام سنگین
- کار کردن
- رابطه جنسی
- سفر با هواپیما
- مصرف غذاهای پر ادویه و تند

تشخیص سقط جنین
در صورت مراجعه به پزشک به علت خونریزی واژینال، اگر کمتر از ۱۸ هفته دارید به بیمارستان ارجاع داده می شوید.
اگر کمتر از شش هفته دارید، تشخیص احتمال سقط جنین در این زمان بسیار دشوار خواهد بود.
یک سری از تست های تشخیصی در بیمارستان انجام می شوند. این تست ها مشخص می کنند سقط کامل انجام شده یا هنوز بقایایی وجود دارد.
ابتدا سونوگرافی واژینال برای بررسی رشد جنین و ضربان قلب تجویز می شود. گاهی اوقات آزمایش خون هم جهت بررسی میزان هورمون های مرتبط با بارداری انجام می شود.
احتمالاً به دو آزمایش هورمونی طی ۴۸ ساعت احتیاج باشد تا نوسانات هورمونی بررسی شود.
در صورتی که سه سقط یا بیشتر پشت هم داشتید به تست های دیگر برای بررسی علل زمینه ای سقط احتیاج خواهد بود.
معمولا توصیه به آزمایش ناهنجاری های کروموزومی از جنین هم می شود.
اگر ناهنجاری یافت شد، پدر و مادر هر دو باید آزمایش کروموزومی انجام دهند تا علت بروز آن مشخص شود.
به این آزمایش کاریوتایپ می گویند. اگر کاریوتایپ مشکل در کروموزوم های مادر یا پدر پیدا کرد، به مشاور ژنتیک ارجاع داده می شوید.
سونوگرافی واژینال هم ساختار رحم را جهت بررسی هرگونه ناهنجاری چک می کند.
روش بعدی سونوگرافی سه بعدی جهت بررسی پایین شکم و لگن است. در این صورت ضعیف بودن دهانه رحم هم تشخیص داده می شود.
آزمایش بعدی، آزمایش خون برای بررسی سطح بالای آنتی بادی آنتی فسفولیپید و لوپوس کوآگولانت است.
این تست دو بار به فاصله چند هفته در زمان ختم بارداری انجام می شود.
آنتی بادی های آنتی فسفولیپید خطر لختگی خون و تغییر شیوه اتصال جفت را افزایش می دهد. لختگی خون منبع خونی جنین را کاهش می دهد و سقط صورت می گیرد.

بعد از سقط جنین
در صورتی که بقایای سقط باقی مانده باشند پس به درمان هم احتیاج نیست. در صورت ماندن بقایا اقدامات زیر قابل انجام است:
- ۷ تا ۱۴ روز صبر کنید تا بقایا به شکل طبیعی از رحم خارج شوند. در صورت قطع درد و خونریزی، سقط به اتمام رسیده است. سپس بعد از سه هفته آزمایش هورمونی باید انجام شود.
- مصرف داروهایی جهت دفع بقایا. این داروها دهانه رحم را شل می کنند. در اکثر موارد قرص هایی به نام پساری مستقیم وارد واژن می شوند تا کم کم حل شوند.
کارایی آنها طی چند ساعت بوده و علائمی همچون پریود خواهید داشت.
- برداشتن بقایا از طریق جراحی که در موارد زیر توصیه می شود: خونریزی مداوم و شدید باشد، عفونی شدن بقایای سقط در رحم و عدم کارکرد داروها برای رفع بقایا
در کل سقط تاثیر احساسی عاطفی روی خود مادر، شریک زندگی، دوستان و خانواده دارد.
گاهی اوقات هفته ها طول می کشد تا تاثیرات روانی سقط در مادر از بین برود. احساس خستگی، کاهش اشتها مشکل در خواب از عوارض طبیعی بعد از سقط جنین هستند.
حس گناه، شوک، غم و حتی خشم هم دیده می شود. عده ای از زنان هم به خوبی با این قضیه کنار می آیند و بعد از چند هفته برای بارداری جدید اقدام می کنند.
در صورتی که ابراز احساسات و بیان غم حاصل از سقط برای فرد مشکل باشد، روانشناس بسیار کمک کننده خواهد بود.
در صورت ادامه این حالات، زندگی مشترک هم تحت تاثیر قرار گرفته و دچار مشکل و بعضا فروپاشی می شود.
زمان رابطه جنسی بعد از سقط جنین
تا زمان قطع کامل علائم سقط جنین نباید رابطه جنسی داشت. پریود بعد از سقط ۴ تا ۸ هفته طول می کشد و گاهی به ماه ها زمان نیاز است تا چرخه قاعدگی به حالت طبیعی خود برگردد.
اگر قصد بارداری مجدد ندارید از روش های پیشگیری استفاده کنید.
بیشتر بخوانید : اولین قاعدگی یا پریود بعد از زایمان
پیشگیری از سقط جنین
در اکثر موارد چون علت سقط جنین مشخص نیست روشی هم برای پیشگیری از بروز مجدد آن وجود ندارد.
در هر صورت اقداماتی برای کاهش خطر بروز سقط جنین وجود دارند از جمله:
- عدم مصرف سیگار در بارداری
- عدم مصرف الکل و مواد مخدر در دوران بارداری
- مصرف غذاهای سالم و میوه و سبزی پنج بار در روز
- تلاش برای عدم ابتلا به عفونت های بارداری از جمله روبلا
- اجتناب از مصرف برخی غذاها در دوران بارداری که باعث بیماری و آسیب رسیدن به کودک می شوند
- حفظ وزن مناسب قبل از بارداری
وزن
چاقی و اضافه وزن خطر سقط را افزایش می دهد. فرد زمانی چاق محسوب می شود که شاخص توده بدنی او بالای ۳۰ باشد.
بهترین راه، کاهش وزن قبل از بارداری است. فعالیت هایی همچون پیاده روی و شنا در دوران بارداری جهت پیشگیری از اضافه وزن بسیار مفید هستند.
درمان علت مشخص شده سقط جنین
گاهی اوقات علت سقط جنین معلوم می شود. در این موارد درمان جهت پیشگیری از این مشکل انجام پذیر است.
سندرم آنتی فسفولیپید
سندرم آنتی فسفولیپید یا همان سندرم هیوز بیماری ای است که باعث لخته شدن خون می شود.
این بیماری با دارو درمان پذیر بوده یعنی ترکیبی از آسپرین و هپارین.
ضعف دهانه رحم
دهانه رحم ضعیف که با عنوان نارسایی دهانه رحم شناخته می شود با بخیه زدن اطراف دهانه رحم و بستن آن قابل درمان است.
این عمل معمولا بعد از هفته ۱۲ بارداری انجام می شود.
برای جلوگیری از سقط جنین و بررسی وضعیت جسمانی قبل و بعد از بارداری و دریافت خدمات مراقبت های حین بارداری و زایمان در تهران به کلینیک دکترعاطفه نظری متخصص زنان و زایمان مراجعه کنید.




شما می توانید اولین دیدگاه این مطلب را از طریق فرم بالا ارسال کنید.